Relacja Pana Tadeusza Miłowskiego – Koordynatora Ratowników Medycznych
To nie był spokojny dyżur. W nocy Piotr, Paweł i Krzysiek transportował pacjenta porażonego prądem i ciężko poparzonego do Zachodniopomorskiego Centrum Leczenia Ciężkich Oparzeń i Chirurgii Plastycznej w Gryficach. To ponad 1000 kilometrów i 14 godzin jazdy […]
Ambulans wrócił do bazy około godziny 14.00. Konieczne było gruntowne czyszczenie sprzętu, gdyż z wykonanej fasciotomii (nacięcia powięzi i skóry zapobiegające zespołowi ciasnoty i następczej martwicy kończyny) sączyły się duże ilości płynu.
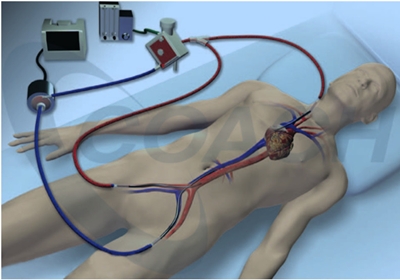
O szesnastej zadzwonił perfuzjonista Paweł z Kliniki Kardiochirurgii WSS w Olsztynie z nietypowym pytaniem. Zapytał o możliwość transportu pacjentki w krążeniu pozaustrojowym do Kliniki Kardiochirurgii i Transplantologii Instytutu Kardiologii w Aninie. Chwila konsternacji.

Takich pacjentów widzieliśmy zazwyczaj w filmach z kategorii scenice-fiction. Zapytałem, czego potrzeba do transportu tak nietypowego pacjenta? Sprawnej, załogi, pewnego ambulansu i zasilania 220V do ECMO (Extra Corporeal Membrane Oxygenation – pozaustrojowe natlenianie membranowe) oraz pozostałej aparatury medycznej. Chwila zastanowienia, szybki zakup i montaż przetwornicy 12/230 V, dodatkowe zabezpieczenie w energię w postaci UPS i o godzinie 19.00 pojawiliśmy się w SKOR WSS w Olsztynie.
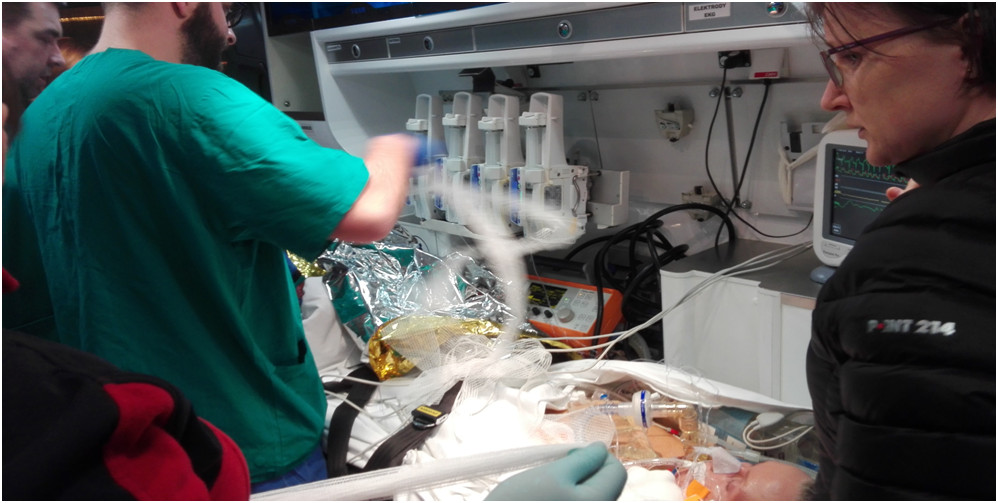
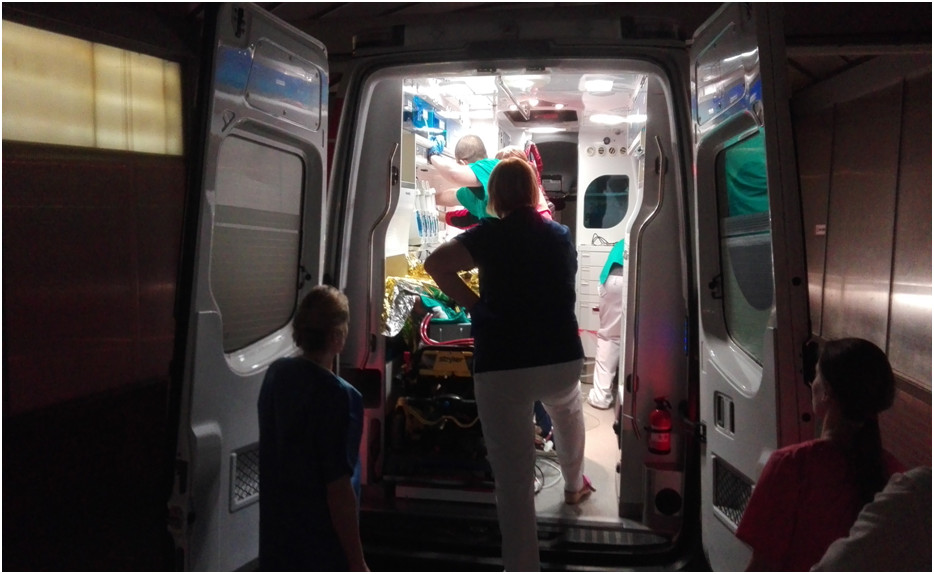
Zespół kardiochirurgów czekał już w SORze wraz z pacjentką podłączoną do krążenia pozaustrojowego. Krótka wymiana zdań co do oczekiwań i planu postępowania, doposażenie ambulansu w butle z gazami do prowadzenia perfuzji, strzykawki automatyczne z lekami zapobiegającymi wykrzepianiu, zdublowany sprzęt medyczny, rozmontowanie aparatu ECMO, który w całości nie zmieścił by się do przedziału medycznego i decyzja o przełożeniu pacjentki na nosze. Poukładanie i umocowanie sprzętu w ambulansie (plaster i bandaż są uniwersalne), przełączenie zasilania gazem i elektrycznego, kontrola poprawności działania sprzętu i o 19.40 zespół ruszył w kierunku Warszawy.
Oprócz ratowników Eweliny Madej i Włodka Zaręby stanowiących etatowy personel ambulansu pacjentką opiekowała się kardiochirurg dr Anna Witt – Majchrzak oraz anestezjolog dr Katarzyna Misiewicz. Transport przebiegał sprawnie. Istotne było, by jechać bardzo płynnie, tak aby delikatna aparatura nie uległa uszkodzeniu, ale także sprawnie, by czas ryzykownego transportu był jak najkrótszy. Aby skrócić przejazd przez Warszawę w okolicach Płońska Ewelina połączyła się z dyżurnym Policji prosząc o pilotowanie ambulansu do Anina. Nie było z tym najmniejszego problemu za co serdecznie dziękujemy dyżurnemu i załodze radiowozu. W Aninie jeszcze stres związany z przekazaniem i przełączeniem chorej do aparatury Kliniki Kardiochirurgii i powrót do bazy.
Transport pacjenta w krążeniu pozaustrojowym jest zawsze transportem wysokiego ryzyka. Na świecie wykonują go tylko najbardziej wyspecjalizowane centra. Od 16.03.2016. także my!Opracowano wytyczne transportu pacjenta z EMCO, które dokładnie przestudiowaliśmy. (zainteresowanych odsyłam na stronę www.elso.org .) Dzisiaj jesteśmy już trochę mądrzejsi.
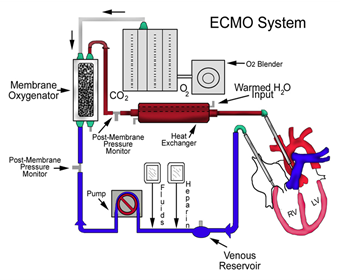
Kilka słów o ECMO.
- Technika natleniania i krążenia pozaustrojowego znana jest od ponad 30 lat.
- Pierwowzorem było płucoserce stosowane w operacjach kardiochirurgicznych (umożliwiające zastąpienie fizjologicznego krążenia i wentylacji do kilkanastu godzin).
- ECMO umożliwia długotrwałą terapię – do kilku tygodni.
- Zapewnia zewnętrzne, pozaustrojowe nasycanie krwi tlenem, pozbawianie CO2, podgrzewanie i cyrkulację krwi.
- Uzyskujemy w ten sposób możliwość zachowania i krążenia perfuzji narządów bez fijologicznej czynności serca i płuc pacjenta.
- Co to oznacza? Pacjent nie ma tętna (pompa generuje laminarny przepływ krwi), płuca nie pełnią żadnej roli w wymianie gazowej (paCO2 = 0). A pacjent żyje!
- Wskazania do zastosowania:
• ARDS – tam gdzie przyczyną są odwracalne przyczyny
• Stan astmatyczny
• Zaburzenia oddechowe w przebiegu sepsy
• Pomost do transplantacji – na czas oczekiwania na dawcę
• W trakcie badań leczenie innych stanów np. hipotermia - Przeciwwskazania do zastosowania:
• Nieodwracalne zmiany będące przyczyną niewydolności oddech/krążeniowej (zwłóknienie płuc, POChP)
• Przeciwskazania do długiej heparynizacji
• Przewidywane złe rokowanie po zakończeniu leczenia
• Brak zgody pacjenta
• Skaza krwotoczna lub aktywne krwawienie